骨盤臓器脱/尿失禁(尿漏れ)の手術を受ける人のために
骨盤臓器脱の手術 TVM手術とLSC手術
骨盤臓器脱については既に概略を述べましたが、ここでは骨盤臓器脱の手術を受けようと決心した方にもう一度確認しておきたい事項を述べてみます。もちろん、手術を受けようかどうか迷っている方も参考にしていただきたいと思います。
- 何のために手術を受けるのでしょうか?
まず骨盤臓器脱は命を脅かす病気ではありません。だから放置すれば命に関わる脳、心臓、癌などの病気と異なり、命をかけて手術を受けなければならないことはないということを押さえておきましょう。是非とも手術を受ける必要があるのは次のような場合です。- 水腎症がある場合
子宮が下垂するとそれにつれて子宮動脈という血管が、腎臓で作られた尿を膀胱まで導く尿管と言う管を折り曲げることによって、尿の流れが悪くなり腎臓が腫れてきます。放置すれば腎臓の機能が次第に低下して元に戻らなくなります。 - 排尿困難がある場合
骨盤臓器脱が軽症であるうちは、尿が出にくいというよりもむしろ尿漏れが現れることが多いのですが、重症になるにつれて尿漏れが消失し、次第に尿を出しにくい症状が現れてきます。こうなると排尿するたびに膀胱に過剰な負担がかかり、膀胱の機能が低下し、放置すると(ⅰ)の場合と同様に水腎症になります。 - 骨盤臓器脱が著しく膣や子宮頸部にびらんや出血がある場合(イラスト)放置すると
以上の場合には、健康を回復するために早期に手術をする必要があります。 それ以外で手術を勧めるのは、骨盤臓器脱があるためにQOL(生活の質)が低下して日常生活や心の健康に問題が生じる場合ですが、これは患者さんのライフスタイルと深い関係があるので、個別に考える必要がありますが、臓器が下垂していても、特に気にならなければ手術を受ける必要はありませんし、予防的な手術などは全くナンセンスです。生活の質を向上させることが最も重要なことなのです。
- 水腎症がある場合
- どこで手術を受ければよいのでしょうか?
骨盤臓器脱の手術は難しい手術ではありません。従来からの方法でも当面の修復はされるので、多くの婦人科医や泌尿器科医が手術を行っています。問題となるのは、この病気は再発することが非常に多いということです。従来の方法では弱くなった組織を用いて骨盤底を再建するので再発が多く、メッシュを用いた手術であってもメッシュの支持が悪いとやはり再発してきます。 手術を決心される場合には、経験のある施設でその施設での手術成績を含めた詳しい手術方法の説明を受けましょう。最低でもTVM手術を年間50例している施設で、詳しい手術方法を提示してもらえる施設がよいでしょう。 一度失敗するとその修復には何倍ものリスクが伴います。最初の術者の選択が最も重要です。 TVM研究会ではTVM手術の研修施設を順次認定していく予定にしています。 そのような施設に相談すれば適切な施設を紹介していただけるようになります。 - 健康保険の適応は? 入院期間は? 費用は?
メッシュを用いた骨盤臓器脱の手術にも健康保険の適応があります。 入院期間や費用は医療機関によってばらつきがあります。私が手術を主に行っている大阪府堺市の泉北藤井病院では10日間の入院としています。費用は保険3割負担の方で16—20万円程度です。 入院期間に関しては術後最低でも1週間程度の入院をお勧めします。なぜなら、術後メッシュが周囲の組織にある程度なじむまでに過剰な腹圧がかかるとメッシュがずれる可能性があり、女性が自宅に戻ると家事をしなければならないので立ったり座ったりの動作を繰り返すことになりがちで、過剰な腹圧がかる可能性が高いからです。病院でのゆったりとした日常がメッシュの定着を確かなものにします。 - 手術を受けた後の通院はどのようになりますか?
メッシュは体にとって異物であり、溶けずに体内に残ります。そのため5%未満(私の手術では1.5%)ですがコンディションの悪い患者さんでは術後にメッシュが露出することがあります。また再発も全くない訳ではありません。そのため術後は定期的なチェックが必要です。私は術後1ヶ月、3ヶ月、6ヶ月、一年目、その後は半年あるいは1年ごとに検診を行っています。
TVM手術
TVM手術との出会い
2005年6月 Dr.D.Robinson によるhands on training
2005年8月 Dr.D.Robinson のTVM live surgery semminarに参加


私と骨盤臓器脱メッシュ手術の出会いはいきなりTVMに近い形の手術でした。学会での講演のため来日中であったLincoln center (Topeka, Kansus,USA)のDr.D.Robinsonに来阪していただき、大阪中央病院でメッシュ手術の指導をしていただきました。
3例の骨盤臓器脱の患者に対する大きなメッシュ(といっても15x10cmのガイネメッシュPS small size) を用いた手術でTVMに通じるメッシュ手術のコンセプトを学ぶことができました。手術のlandmarkとしての坐骨棘、骨盤筋膜腱弓、仙棘靱帯、閉鎖腔へ到達する大きな剥離の手技、大きなメッシュを用いる必要性など、現在の術式に引き継がれています。
またメッシュのサイズに関しては大きなメッシュを用いてゆったりとメッシュを導入することを、膣壁は余っていても切除しないことを教えられました。「これで本当に大丈夫なのかな?」と思うほどたるんでいる膣壁がものの2,3週間後にはあるべき所に縮小して納まっているのを確認した時には「目から鱗」の驚きでした。
また子宮脱の症例も子宮を温存したまま、もとの位置に戻すことができたので狐につままれたような感すらありました。それ故、Dr.Robinsonはプロリフト型TVMと私の第一の師と思っている。そんな折にTopekaでDr.RobinsonによるTVM手術(Prolift systemを用いた)のライブサージャリーセミナーが開かれるというので、何をさておいても参加することにしました。
Topekaはカンザス州の州都ですが、不便なところで到達するのに二日もかかり、時差による頭痛をこらえて出席したセミナーには昭和大横浜市北部病院の島田誠先生も参加されていました。(帰国後、西と東でTVM術式をほぼ同時に開始することになります。)
このセミナーで学んだことはメッシュについての知識と骨盤模型を用いたTVMメッシュを通す骨盤筋膜腱弓へのアクセス法でありました。骨盤筋膜腱弓の坐骨棘側の穿刺と仙棘靱帯の穿刺について穿刺針を工夫する必要性を感じました。帰国後島田先生の設計になる強彎の穿刺針と私の工夫した穿刺針を用いて現在の術式とほぼ同様のTVMを確立することができたのです。
日本でのTVM手術
TVM確立 2005年10月 特殊なneedleを用いた大阪中央病院方式TVM術式を確立

Topekaからもどり、早速、田中三誠堂さんにお願いして、TVM用のニードルを作成してもらい、TVMのコンセプトに合致した術式を行うことができるようになりました。ただし使用できるメッシュは15x10cmのガイネメッシュのみだったので、何とかデザインして脚をプロリン糸でコアの部分に縫い付けるという形で、コアの部分も現在の形より小さいものにならざるを得ませんでした。それでも何とか4本脚の前壁用のメッシュと2本脚の後壁用のメッシュを作成しTVMとして施行できるようになったのです。
プロリフト型TVM手術(PrTVM)の確立
術式の完成と検証
2006年2月 ガイネメッシュPS ラージサイズの発売によりプロリフトの型紙での手術が可能になる。
2006年5月 Lille university でProf.Cosson にhands on trainingを受ける。

それから間もなくして2006年2月から画期的なことに、25x25cmのガイネメッシュPSが使用できるようになった。このメッシュを用いることで、コアの部分をプロリフトシステムとほぼ同じ形のメッシュにすることができたのです。
こうして約150例のTVM手術を経験したところで、自分の方法で本当に良いのかということ、即ち剥離層の問題、穿刺部位の問題、メッシュの形状の問題、等々いくつかの疑問を感じたためTVMの創始者の一人であるLille大学のコッソン教授に教えを請うことにした。ベルギー国境に近いLilleへの旅はかなりの強行軍でしたが、自分達の術式が大きくは間違っていなかったことが確認できたので、満足すべき旅でありました。
コッソン教授はメッシュを前後方向にだけトリミングして使用していた。そうすることで大きく波打つようなメッシュのたるみがなくなる。また子宮を摘除さえしなければ、合併症として最も問題とされているメッシュ糜爛の頻度が5%以下になるというデータを見せていただきました。
この旅の後、私のプロリフト型TVM手術の術式がようやく確立されたのです。
骨盤臓器脱に対する新しい手術 LSC手術
腹腔鏡下仙骨腟固定術(Laparoscopic Sacral Colpopexy, LSC)は腹腔鏡下に骨盤臓器脱を治療する方法です。
欧米では骨盤臓器脱の治療のゴールドスタンダードとして以前から行われてきた術式ですが国内では先進医療として限られた施設でしか手術を受けることができませんでした。
本年4月からは健康保険の適応となり、届け出をした施設では保険診療としてこの手術が行うことができるようになりました。
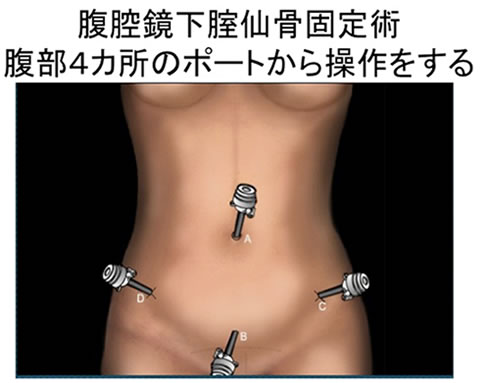
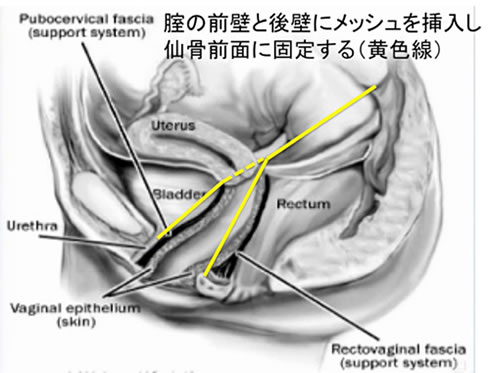

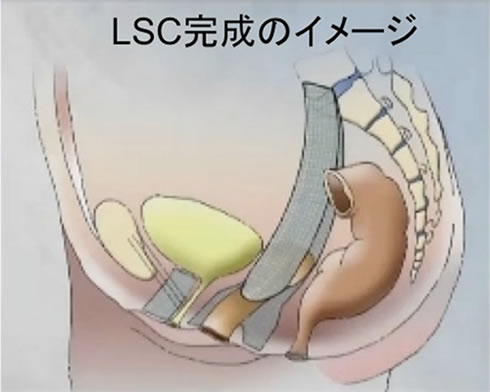
腟式メッシュ手術(TVM手術)と腹腔鏡下腟仙骨固定術(LSC手術)の長所と短所
< 腟式メッシュ手術(TVM手術)>
・高齢で(およそ70歳以上)、性交渉があまりない方
・長所 手術時間が短い(1時間~1時間30分)
・再発が少ない短所 術後の性交痛が出現することがある
・約3ケ月は比較的安静が必要
< 腹腔鏡下腟仙骨固定術(LSC手術)>
・比較的若年で(およそ60歳以下)、肥満がなく、性交渉のある方
・長所 再発が少ない 術後の痛みが少ない術後の性交痛の出現がほとんどない
・術後1週間で日常生活に戻れるので社会復帰が早い
・短所 手術時間が長い(2.5時~4時間) 肥満の方には手術が難しい















